Interdisziplinäres Kontinenz- und Beckenbodenzentrum
Interdisziplinäres Kontinenz- und Beckenbodenzentrum Offenburg Ebertplatz
Ärztliche Leitung
Dr. Andreas Brandt
Chefarzt Geburtshilfe und Descensuschirurgie
Facharzt für Gynäkologie und Geburtshilfe
Schwerpunkte:
1) Spezielle Geburtshilfe und Perinatologie
2) Spezielle Gynäkologische Onkologie
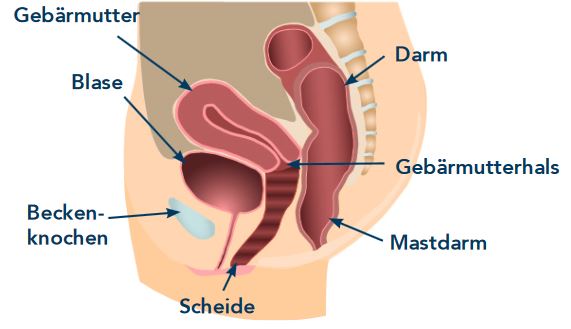
Unter Harninkontinenz versteht man jegliche Art des ungewollten Urinverlustes. Über sechs Millionen Menschen in Deutschland leiden unter häufigem Wasserlassen, dem Gefühl einer ständig vollen Blase und unerwartetem, nicht kontrollierbarem Harndrang. Über 20 Prozent aller Frauen entwickeln über Jahre hinweg eine Senkung von Beckenorganen durch eine geschwächte Beckenbodenmuskulatur. Die Organe verlieren Ihre natürliche Position und wölben sich immer mehr in Richtung Scheide. Ursachen dafür können Geburten, Operationen, Übergewicht und das Alter sein. Neben dem häufigen Urinieren und dem Verlust der Blasenkontrolle kann sich die Scheide schwer, voll oder schmerzhaft anfühlen. Es kann außerdem zu Problemen mit dem Stuhlgang oder Schmerzen während des Geschlechtsverkehrs kommen.
Die wichtigste Ursache ist die Erkrankung und Behandlung der Prostata.
Viele Patienten verspüren Schamgefühle und scheuen sich davor, ihre Probleme selbst beim Arzt anzusprechen. Betroffene neigen sogar dazu, sich zurückzuziehen und zu isolieren. Dabei lässt sich Harninkontinenz in den meisten Fällen vollständig beheben oder zumindest eine erhebliche Besserung erreicht werden, sodass die Lebensqualität dauerhaft gesteigert werden kann.
Gemeinsam mit anderen Zentren nimmt das Interdisziplinäre Kontinenz- und Beckenbodenzentrum Offenburg Ebertplatz an den folgenden Studien teil:
- InGYNious-Studie
- BSC-Studie
- mircoGYNious-Studie
- sensiTVT-Studie (beantragt)
Betroffenen kann im Interdisziplinären Kontinenz- und Beckenbodenzentrum geholfen werden. Die Vorstellung erfolgt in der Regel über die Ambulanz. Einen erheblichen Vorteil der Behandlung bietet die interdisziplinäre Fallbesprechung. Gemeinsam mit dem Patienten wird eine individuelle, weiterführende Behandlungsstrategie ausgearbeitet.
Formen der Beckenbodenschwäche
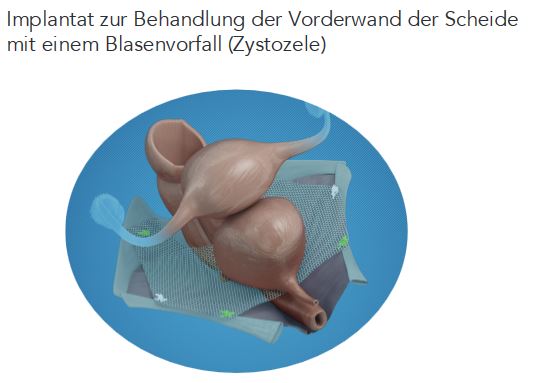
Bei dieser häufigsten Form einer Beckenbodenschwäche wölbt sich die Blase in die Scheide hinein. Grund hierfür ist eine Schwächung, Dehnung oder ein Einreisen des Stützsystems, welches ursprünglich die Beckenorgane in Position hält.
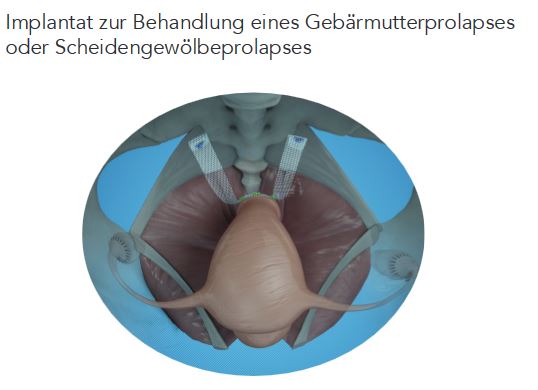
Wird die Gebärmutter entfernt, fehlen bestimmte Stützstrukturen im Beckenboden. Aufgrund dieser Situation kann es zu einem Scheidengewölbeprolaps kommen: Die Spitze der Scheide wölbt sich in Richtung Vaginalöffnung hinein.
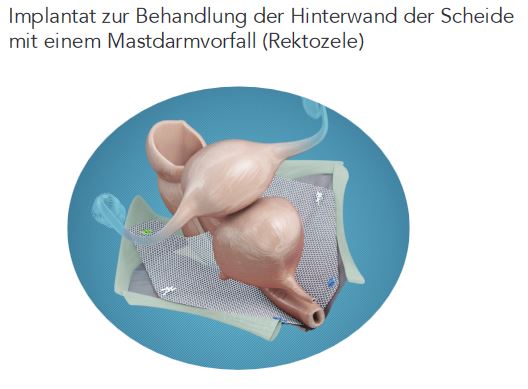
Ein Einwölben des Mastdarms in die Scheide tritt auf, wenn das Stützgewebe der hinteren Scheidenwand in Richtung Mastdarm geschwächt wird.
Die Gebärmutter kann sich in die Scheide hinein wölben. Dies kommt vor, wenn die Struktur, die die Gebärmutter ursprünglich in Position hält, schwach wird.
Wölben sich Dünndarmschlingen gegen die Vaginalwand, tritt eine sogenannte Enterozele auf.
Leistungsspektrum
- Anpassung des persönlichen Lebensstils
- Beckenbodentraining
- Biofeedback Therapie
- Pessar-Therapie (Hilfsmittel, die zur Stützfunktion in die Scheide eingeführt werden)
- Gebärmutterentfernung
- Raffung
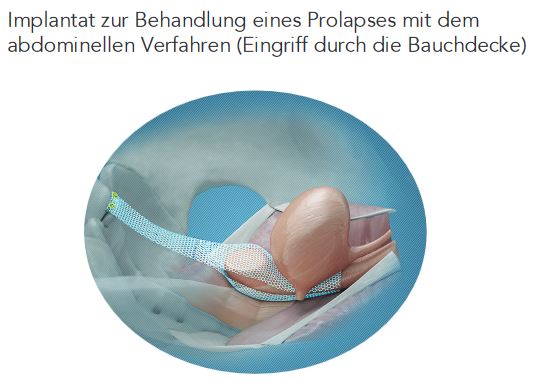
- Netz-Implantationen
Es können verschiedene Implantate zur Behandlung diverser Formen der Beckenbodensenkung verwendet werden. Diese werden aus sehr leichtem Material hergestellt und innerhalb eines minimal-invasiven Eingriffs eingesetzt. Möglich ist ein:
Leidet eine Frau unter Belastungsinkontinenz gilt das Vaginalband als gute Lösung, um Linderung zu schaffen. Hierbei stützt ein Kunststoffband die Harnröhre, sofern das körpereigene Gewebe schlaff geworden ist.
Das spannungsfreie Vaginalband (TVT = tension-free vaginal tape) wird über einen kleinen Schnitt in der Scheide unter der Harnröhre platziert und oberhalb des Schambeins rechts und links ausgeleitet. Anschließend kürzt der Chirurg es so weit ein, dass die Enden nicht mehr spürbar sind. Somit liegt die Stütze locker in U-Form unter der Mitte der Harnröhre.
Anders das TOT-Band: dieses wird flacher eingesetzt und endet rechts und links oberhalb des Schambeins.
Eine dritte Möglichkeit ist die Minischlinge, die kürzer und nicht so breit ausfällt. Sie hat auf beiden Seiten Fäden mit Kunststoff-Ankern, die in das Gewebe gesetzt werden. So gelangt weniger Fremdmaterial in das Becken.
Da das Band das körpereigene Gewebe benötigt, um eine optimale Stütze bieten zu können, muss der Beckenboden weiterhin trainiert werden. Der Eingriff selbst dauert nur wenige Minuten und kann meist unter örtlicher Betäubung durchgeführt werden.
Therapie der Harninkontinenz inklusive sämtlicher operativer Methoden (u.a. sakrale Neuromodulation, artifizielle Harnblasensphinkter, TVT / TOT- Bänder, Kollagen-Unterspritzungen).
Kontakt Klinikum Offenburg-Kehl
Betriebsstelle
Offenburg Ebertplatz
Ebertplatz 12
77654 Offenburg
Tel. 0781 472-0
Fax 0781 472-1002
E-Mail: klinikdirektion.og(at)ortenau-klinikum.de
Betriebsstelle
Offenburg St. Josefsklinik
Weingartenstr. 70
77654 Offenburg
Tel. 0781 472-0
Fax 0781 472-1002
E-Mail: klinikdirektion.og(at)ortenau-klinikum.de
Betriebsstelle
Kehl
Kanzmattstr. 2
77694 Kehl
Tel. 07851 873-0
Fax 0781 472-1002
E-Mail: klinikdirektion.og(at)ortenau-klinikum.de